MST
maladie sexuellement transmissible
29 Septembre 2015
L’apparition de nouvelle pathologie dans les MST et la compréhension de la propagation ont permis d’élaborer des politiques de santé national et internationale, reléguant presque au second plan les MST, les plus connue souvent d’origine bactérienne.
L’épidémiologie de ces affections est le calcul statistique de la progression de sa maladie ont toujours été difficile a établir dans la mesure bien que certaines de déclaration obligatoire étaient difficile d’accès du faite de leurs statut de maladies dites honteuse.
Par ailleurs il était difficile d’analyser les comportements sexuels étant étude préliminaire de propagation des MST. Ainsi l’étude des comportements sexuels publiés dans le Lancet, publié en décembre 2006, et concernant 59 des 5 continents, permet d’analyser le vagabondage sexuel qui est la pierre angulaire de la progression des maladies sexuellement transmissibles et ce vagabondage est particulièrement net dans les pays en occident et ceux-ci depuis les années 1970.
Bien que la monogamie reste dominante, la pauvreté et la précarité jouent un rôle moteur dans la diffusion des MST. On s’éloigne donc des clichés habituels. La différence notable est surtout une différence économique sociale et parfois religieuse, ou le message de protection est en particulier par le préservatif n’est pas toujours bien perçue.
Le préservatif demeure l’arme la plus efficace contre la diffusion des maladies sexuellement transmissibles.
D’autre par, une étude publiée par l’institut nationale Américain le NIAID, le 13 décembre 2006 en relation avec l’OMS, ont étudiés deux populations distinctes en Ouganda et au Kenya.
Il résulte de cette étude, que la circoncision apporte une protection partielle contre le VIH, et qu’en particulier au Kenya, cette circoncision avait permit de réduire de 53%, les contaminations par le virus du SIDA.
Mais cette bonne nouvelle ne doit pas donner un faux sentiments de sécurité, car il ferait baisser la garde de ces populations qui auraient tendance de a négliger la protection élémentaire qui demeure toujours le préservatif.
Pour des raisons évidentes de compréhension de la prévention vont être évoquées ; les premières maladies sexuellement transmissibles qui demeurent encore à l’heure actuelle des problèmes fondamentaux de santé publique.
Ce sont ;
-
La syphilis
-
L’hépatite B
-
L’hépatite C
-
Le sida
-
L’herpès génital
-
Le cancer du col de l’utérus dû au papilloma virus
- Devant recudescence des maladies sexuellement transmissibles depuis 2000
- En 2022 Accés Gratuit gratuit au Test VIH quelque soit l’age
- 1 er Septembre 2024:Dispositif “Au Labo Sans Ordo”
Avec Auto-Questionnaire:Pour Définition de Péririmétre de dépistage et Nature des rapports sexuels
- Gratuit pour les moins de 26 Ans,sans avance de frais (mineurs acconpagnés d’un majeur) pour
- Syphillis Treponema Pallidum: Serologique
- Chlamydiose Chlamydia Trachomatis : PCR chez femme prélévement endocervical ou vulvo-vaginal; chez l’homme:Premier Jet d’urine
- Hepatite B : Serologique
- Gonnoccoccie Necesseria Gonorrhoerra: PCR:femme prélevement vaginal;homme prelévement d’urine,voire oropharyngé ou anal.
- auquel s’ajoute bien sur
- HIV :Serologique
A partir de 26 ans avec ou sans ordonnance remboursée à 60%
`
-
-
La syphilis
-
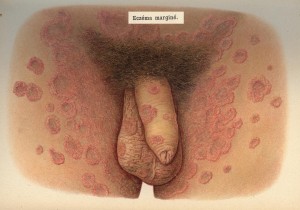
C’est une infection due au Treponéma Pallidum. Il a fait là une de toutes les parutions médicales, depuis l’existence des livres et matières médicales.
Cette maladie apparaît 2 à 6 semaines après le contact sexuel et se manifeste par un chancre primaire sur le gland, d’aspect cartilagineux et ulcéré et qui guérit seule en 4 à 6 semaines. C’est donc le piége de la syphilis, dans son stade primaire.
Devant tout chancre en apparence syphilitique on doit ;
-
Faire une sérologie de la syphilis spécifique
-
Test du HIV
-
Test de l’hépatite B
-
Test de l’hépatite C
-
Test de chlamydiae
Il est inutile de rappeler l’évolution de la syphilis primaire vers les stades secondaires et tertiaires, on peut se retrouver encore aujourd’hui à des stades secondaires souvent avec des expressions cutanées.
Historiquement chacun se souviendra du stade tertiaire dont on décrivait le plus souvent l’atteinte neurologique, appelé la paralysie générale qui était une véritable descente aux enfers, vers la folie, que le compositeur Robert SCHUMAN a exprimer dans des lettres a ses amis voyant son intelligence se liquéfier, disparaître progressivement et son monde familier devenu inconnu.
La pénicilline a été la grande victoire sur cette affection et son dépistage systématique a permis de voir la progression et l’efficacité du dépistage et du traitement. En particulier aux Etats Unis, en 1943 ont dépistaient 600 000 cas, en 2000 ont dépistaient que 31 000 donc une baisse de 95%.
Un pic épidémique est survenu en 1990 correspondant sans doute à l’acmé de l’épidémie du sida. Il est particulièrement net que les campagnes d’informations sur le port du préservatif ne sont pas toujours entendu puisque une résurgence de la syphilis est réapparu dans les années 2000, dans l’ouest et le sud des Etats-Unis touchant surtout les populations défavorisés et les populations à comportement à risque.
Certaines populations à risques jouent pratiquement à la roulette Russe, pratique d’autant plus dommageable que chez ceci les taux contaminations avaient baissé de plus de 40%. Mais le message ne semble pas encore ou mal entendu ou insuffisamment compris.
Il n’en demeure pas moins que le traitement de la syphilis est du ressort médical et qui se basse toujours sur des tests sérologiques que sont le TPHA, le VDRL, le FTA quantitatifs.
A ces sérologies, il faudra toujours rechercher le VIH et les autres infections virales type hépatite B et hépatite C.
-
-
l’hépatite b
-
Elle se transmet par voie parentérale, par transfusion par toxicomanie, transmission sexuelle ou materno foetale.
L’hépatite B touche deux milliards de personnes dans le monde, 1.1 millions de personnes meurent par an d’hépatite B.
En Europe, il existe une prévalence de 1% d’hépatite B. les taux les plus élevée se rencontre dans les pays à forte endémie comme l’Afrique de l’ouest.
Complication de l’hépatite B :
La cirrhose complique 20% des hépatites chroniques, également le cancer appelé carcinome hépatocellulaire qui touche environ 2% des sujets atteints de cirrhose.
L’hépatite chronique doit être traité par un traitement antivirale et que l’on caractérise en dosant l’ADN viral qui doit être supérieur à 105 copies par mL.
Les complications de l’hépatite chronique dont la cirrhose nécessite un avis de professionnel de la santé et en particulier hépatologue qui a pour objectif d’inhiber la réplication virale, stabiliser les lésions chroniques pour éviter le passage à la fibrose ou au cancer.
La seule prevention contre l’hépatite B est la vaccination dés la première enfance et naturellement l’usage du préservatif. Le risque de poussée de maladie de sclérose en plaque chez les malades porteur de cette maladie et qui se font vacciner n’a pas était établit.
Dans tous les cas, toutes personnes ayant eu une hépatite B doit par principe arrêter l’alcool
-
-
l’hepatite c
-
L’hépatite C touche 500000 à 650000 personnes en France porteurs d’anticorps, antiHVC soit 1.15% de la population. Elle se communique par les transfusions sanguines (avant 1992), rapport sexuels, toxicomanie intraveineuse, sujet porteur de VIH.
La complication de l’hépatite C est la cirrhose et le rcinome hépatocellulaire. Les malades porteurs d’une hépatite chronique modéré ou sévère avec fibrose (METAVIR F2 ou F3) sont traités par des antiviraux.
La prévention de l’hépatite C impose toujours le port du préservatif et impose des informations sur les risques de toxicomanie intraveineuse, hélas en recrudescence passée de 5 à 13%.
Devant une sérologie positive hépatite C, il faut toujours rechercher une association possible avec le VIH, une hépatite B, le chlamydiae. Comme dans l’hépatite B, une hépatite C ne devra pas prendre de l’alcool.
-
-
l’herpès génital
-
L’infection herpétique génitale touche 36000 cas nouveau par an et des récurrences et récidives touchent près de 300000 personnes par an en France.
Le virus herpes HSV2 touche le plus souvent la sphère sexuelle. Outre l’aspect clinique le diagnostic est établi par la sérologie des antigènes ou la culture des virus.
Le traitement antiviral se pratique en cas de primo-infection et en cas de récurrence. Il faut toujours insister sur le port du préservatif dans la prévention de l’herpès.
Par ailleurs, il est nécessaire d’insister sur le caractère grave de la maladie chez la femme enceinte et des formes néonatal. Comme dans toutes les affections sexuellement transmissibles, la présence positive des antigènes viraux herpétiques impose de rechercher également une sérologie VIH, hépatite B, hépatite C et chlamydiae.
-
-
le HIV ou sida
-
En juin 2004, près de 40 millions de personnes sont touchés dans le monde dont 2.2 millions d’enfants. On compte 14000 cas nouveau par jour. En 2003, 120000 personnes sont infectées. En Afrique de l’ouest et en particulier en Afrique subsaharienne l’association paludisme et VIH pose un problème considérable.
En effet, l’interaction entre le paludisme et l’infection VIH attiserait considérablement la dissimilation de ces deux fléaux en Afrique subsaharienne (Publié dans Science 8 décembre 2006).
Les chiffres de sujets atteints de sida ou infectés par le VIH sont tout a fait discordant.
En effet, nous disions que en juin 2004 on comptait près de 40 millions de personnes touchés dans le monde. Or, une étude récente prouve qu’en Afrique 40 millions de personnes seraient infectés par le VIH avec plus de 3 millions de décès par an.
D’autre par le paludisme serait responsable de 1 million de mort par an en Afrique. Il existe donc une discordance dans les études statistiques et épidémiologique car, en fin de compte faut-il croire en statistique ?
Certains pouvaient en douter comme il été écrit dans le courrier International du avril 1998.
Mais concernant la paludisme et le VIH en Afrique ont a établi un modèle mathématique qui répond au questions et qui impose des implications au niveau de la santé public et naturellement des traitements de masse a mettre en route.
L’infection du VIH se fait par voix sexuelle, voix mateo foetal, toxicomanie intraveineuse et par transfusion sanguine, mais (la transfusion sanguine en France est réglementée depuis 1985).
Dans tous les cas, le choix du traitement du HIV est fait par des équipes professionnelles qui se base sur la charge virale qui est supérieure ou égale à 100000 copies par mL ou par une chute rapide des CD4.
Si les CD4 sont initialement inférieur à 20 par mL ou 15%, le traitement trithérapique s’impose.
Les chiffres de CD4 compris entre 200 et 300 par mL justifient un traitement selon la charge viral et la chute rapide des CD4.
Naturellement, devant toute séropositivité HIV, il faudra toujours rechercher des associatiolns sérologiques possible ; hépatite B, hépatite C, toxoplasmose, cyto-megalovirus (CMV), syphilis, voire une tuberculose. Il faudra toujours se méfier d’une candidose injustifiée.
La trithérapie et la prévention primaire de la pneumocystose et de la toxoplasmose ont considérablement modifié le pronostic de la maladie qui rappelons-le a été catastrophique dans les année 1985 et 1990 et véritable catastrophe nationale.
Mais il n’en demeure pas moins que la vigilance est de règle et que l’information auprès des populations doit être maintenu et que l’usage du préservatif doit être toujours de mise.
Par ailleurs, il faut insister sur le rôle de politique de santé nationale et international car cette affection touche des populations en déshérence voire démunie qui justifient un effet considérable pour envoyer une maladie encore dextrement dévastatrice dans les pays d’Afrique.
ENFIN et SURTOUT,depuis Septembre 2015,vente du Test AUTOHIV, permettant de connaitre son statut sérologique à domicile ,et entreprendre contre-analyse d’ELISA
4 éme Génération et Western BLOT pour entreprendre un traitement.Beaucoup mieux accepté avec la Trithérapie Antivirale en une seule prise Mesure de prophylaxie en urgence,si suspicion de rapport à risque ;faire dans les 48 heures une consultation et traitement PréDiagnostic avec serologie touts les 3 mois(PrP)
-
-
le cancer du col
-
Le HPV Human papillomavirus peut induire un cancer du col utérin.
En 2000, 3787 cas ont été répertoriés avec 1004 décès. Les états précancéreux peuvent être traité efficacement.
Deux vaccins ont été mis au point pour lutter et prévenir le cancer du col de l’utérus, un vaccin a été mis en vente dés décembre 2006.
Le Gardasil vaccin à papillomavirus humain de type 6 – 11 – 16 – 18. Un autre vaccin bivalent doit sortir en 2007.
Ce vaccin outre protégent contre les principes souches de virus oncogènes du virus HPG contient un adjuvent qui est destiné a renforcer l’action immunogène du vaccin.
En effet, le problème posé a distance est l’efficacité du vaccin à long terme chez les jeunes filles.
On considère que ce vaccin doit être réservé aux jeunes filles et aux jeunes femmes de 9 ans à 26 ans, en prévention des cancers du col de l’utérus, des displays de haut grade de la vulve et des verrues génitales dû au papillomavirus humain de type 6 – 11 – 16 et 18.
Le seul problème posé et de savoir si l’on doit vaccine la jeune fille avant le premier rapport sexuelle et deuxième incertitude et de connaître la durée de protection à long terme par les anticorps fait sans l’influence du vaccin.
Et par ailleurs, savoir s’il existe une corrélation pour la protection du cancer entre le taux des anticorps et la protection contre le cancer.
On sait actuellement que la persistance de l’immunité est stable jusqu’au 60eme mois au moins. Le vaccin se pratique par trois doses par voix intramusculaire à 0, 2eme mois et 6eme mois.
De toute façon, il ne dispose en aucun cas de la surveillance élémentaire par les frottis pour le dépistage du cancer du col de l’utérus.
Les autres maladies sexuellement transmissibles ;
-
Gonocoque
-
Chlamydiae
-
Trichomonas
-
-
mst à gonocoque
-
A déclaration obligatoire, son incidence n’est pas clairement établie.
Les chiffres déclarés en 1980 étaient de 18000, en faite ils doivent être multiplié par 10 et touche officiellement une femme pour quatre hommes, et c’est une affection sexuelle touchant préférentiellement les zones défavorisées.
La gonococcie se déclare 3 à 4 jours après le comptage sexuel. Il faut bien sur établir le lien épidémiologique et traiter les partenaires, sans oublier de rechercher comme toujours les autres sérologies MST type syphilis, HIV, hépatite B, hépatite C, chlamydiae et herpès.
Les retards thérapeutiques sont rares mais peuvent expliquer les complications dues aux germes associées qui sont cause d’épididymites cause de stérilité rare.
Bien que, des résistances aux antibiotiques de types pénicilline ont été décrites, le traitement de la gonococcie ne pose pas de problème.
Et il faut toujours faire un contrôle des urines et des écoulements 10 jours après l’instauration d’un traitement antibiotiques.
-
-
les affections à chlamydiae
-
Chlamydiae trachomalys et chlamydiae hominis et ureaplasma urealytucum.
Le chlamydiae trachomatys touche 35 à 60% des urétrites non gonococcique et 40 à 80% des urétrites post gonococcique, c’est donc un germe relativement fréquent son incubation et de 3 semaines et se déclare bruyamment par un écoulement purulent, souvent associé dans 50% des cas avec le bacille de la gonococcie.
Il peut être un danger chez la femme puisque dans 15 à 30% des cas, il peut être responsable de maladie pelviennes inflammatoire ou des localisations de type salpingite.
Le problème de chlamydiae trachomatys est cette localisation dans la trompe qui est la responsabilité directe dans la stérilité, la grossesse extra utérine et les douleurs pelviennes chroniques.
Devant de telle symptôme une sérologie positive et un prélèvement urinaire avec culture cyto bactériologie urétrale, un antibiotique type cycline ou macrolide et institué.
Et en attendant, il faut toujours traiter le partenaire et si une femme est contaminée et porte un stérilet il faut retirer le stérilet.
-
-
mst à mycoplasme hominis ou urea wealyticum
-
Il peut être également associé au gonocoque et au chlamydiae trachomatys. Cette variété des mycoplasmes est surtout impliquée en gynécologie par l’utilisation d’antibiotique type tétracycline qui demeure un excellent diagnostic rétrospectif
.
-
-
les mst à trichomonas
-
Le trichomonas est un protozoaire souvent cause dans les leucorrhées féminines d’aspect blanc jaunâtre, odorante et prurigineuse.
Elle touche 20% des françaises, l’homme est souvent contaminé qui présente un écoulement blanchâtre fluide, c’est la goutte matinale avec démangeaison du meat urinaire.
Devant une affection à trichomonas chez la femme, il faut toujours vérifier le contexte hormonal qui montre souvent une augmentation oestrogénique qu’il faudra donc corriger
.
La Contagieusité des MST Chlamydia et Gonocoque
Le Monde du 11 Janvier 2022
“Chez Les Jeunes L’Inquiétante Flambée des ISF (MST)”
L’ article évoque que la pandémie de la,crise sanitaire du Covid-19/ 2019 /2022 a été un frein aux dépistages des MST.En fait ,à la lumiére des chiffres du SPF,Sante Publique France,on aperçoit surtout ignorance ou oubli,des rêgles d’hygienes,négligence , absence du port du preservatif
Augmentation, depuis 2000 des infections à gonocoque et chlamydia(Florence Lot SPF)
Les chiffres sont parlant:
Dans Certaines facultés on atteint des taux de 60% de depistages de contamination au chlamydia( Jerome Andre SPF)
Données de SPF de 2007 à 2019
Augmentation infection à Chlamydia de 41%e chez les femmes de 15 à 24 ans
Chez les Hommes de 15 à 29ans augmentation de 45%
Gonocoque augmenté de 21 % dans la même période
Donc accentuer education parentale,’école,lycée,médiat,organisation de campagnes de sensibilisation avec examens biiologiques
Traitement des mst par la phytothérapie
Il faut bien avouer que les traitements proposés pour le traitement des MST seront d’un
apport modeste dans le traitement des MST.
Pourtant dans la tradition ces maladies dites honteuses ont été même évoquées dans la bible.
En effet dans le lévitique chapitre 15 verset 2 – 3 « tout homme qui a une gonorrhée est impur par là, et tel est sa souillure provenant de son flux, soit que sa chair retient son flux, il y a souillure ».
On retrouve sur les tablettes assyrienne des traitements héroïques a base d’huile de styrax versée dans la lumière d’un tube de cuivre, introduit dans la verge et des bains péniens, d’eau de rose dans lequel on jetait une aiguille d’antimoine. C’était le traitement classique de la gonorrhée en assyrie.
Dans le papyrus égyptien d’Ebers n°268, on traitait les brûlures et difficultés urinaires avec une déclaration de panicule de roseau, de dattes, de tiges de bryone, du miel et des graines de genévriers.
Plantes utiles dans le traitement des MST
Les MST traités par la phytothérapie traite avant tout les urétrites. Ces urétrites peuvent être de différentes origines ;
-
gonococcique
-
trichomonas
-
mycosique
-
microbienne
Elles sont souvent donc des maladies du couple et chez l’homme l’urétrite se manifeste souvent comme une prostatite.
-
Urétrite gonococcique
On peut proposer une association d’huile essentielle ;
-
De thym
-
D’origan
-
De pin
-
De santal
-
Le tout associé à 20 mg pour une gélule, 6 gélules par jour
-
On associe un drainage urinaire de type ;
-
Bruyère en teinture mère
-
Pissenlit en teinture mère
-
En association pour 100mL, 70 gouttes 3 fois par jour
-
-
Urétrite trichomonas
Une association d’huiles essentielles ;
-
Thym
-
Origan
-
Cajeput
-
Niaouli
-
En association à 20mg, 2 gélules 3 fois par jour
-
On peut associer avec ce traitement ;
-
Pissenlit à 150 mg
-
Artichaut à 150 mg
-
Bouleau à 150 mg
-
Pour une gélule, 6 fois par jour
-
-
Urétrite mycosique
Qui associe des huiles essentielles ;
-
De thym
-
De sarriette
-
De cajeput
-
De térébenthine
-
En association à 20 mg de chaque, 6 gélules par jour
-
Auxquelles on peut associer un drainage déjà cité ;
-
Bruyère
-
Pissenlit
-
Bouleau
-
Et artichaut
D’autres formules sont associées pour également agir sur l’arbre urinaire ;
Première association ;
-
Harpagophytum 500 mg
-
Ulmaire 200 mg
-
Bouleau 300 mg
-
Pour un cachet 3 fois par jour
-
Deuxième association ;
-
Harpagophytum 500 mg
-
Pissenlit 200 mg
-
Prêle 300 mg
-
Pour un cachet, 3 fois par jour
-
Troisième association ;
-
Vergerette du Canada 500 mg
-
Ulmaire 200 mg
-
Uva Ursi 200 mg
-
Artichaut 100 mg
-
Pour un cachet, 3 fois par jour
-
Enfin, quatrième association ;
-
Solidage en teinture mère
-
Ulmaire en teinture mère
-
Pissenlit en teinture mère
-
En association à 125 mL, 70 gouttes 3 fois par jour
-
-
Urétrite a affection a bactérie de type colibacille
On peut proposer, des gélules associant quatre huiles essentielles majeures a action antiseptique et antibiotique que sont ;
-
Le thym
-
La sarriette
-
L’origan
-
La girofle
On peut associer des plantes à tropisme urinaires qui ont une action bactériostatique.
-
La busserole Arctostaphyllos Uva Ursi
Que l’on utilise en extrait fluide 2 à 3 cuillères à café par jour où en nébulisât, gélule à 0.5, 6 fois par jour.
-
La bruyère Calluna Vulgaris
En infusion 10 à 30g par litre.
-
La myrtille Vaccinium Myrtillus
Que l’on utilise en teinture mère et en nébulisât.
-
Le buchu Barosma Betulina
En infusion à 10‰ ou en huile essentielle 1 à 5 cg par gélule, 3 fois par jour.
-
Le santal Santalum Album
En huile essentielle 2cg par gélule, 3 fois par jour. On peut proposer dans les infections bénignes à colibacille récidivant ;
-
Les baies de myrtille Vaccinum Myrtillus
-
La canneberge Vaccinum Macrocarpon
Ces baies contiennent de l’arbustine que l’on trouve sans le jus de baie et qui entrave la fixation des bactéries sur la paroi de la vessie.
D’autres jus de fruit sont connu pour leurs préventions et leurs efficacités contre l’adhésion bactérienne sur la vessie ce sont ;
-
L’ananas
-
La goyave
-
La mangue
-
L’orange
-
Et le pamplemousse
On cite également des jus de carotte associer au céleri, concombre avec surtout le persil.
L’écorce de merisier est parfois proposée à 30g pour 2 tasses par jour.
Le HIV et la phytothérapie
Entre 1985 et année 2000, plusieurs plantes ont été proposées pour traiter la VIH.
Il faut insister que toutes les propositions qui ont été faite ne sont faite que sur des argumentations de laboratoire.
Plantes citées ayant une action sur le VIH en laboratoire ;
-
L’aloès Quotidien du Médecin septembre 1992
-
L’ortie Etude publiée par Nature le 6 septembre 1992
-
L’ait Cité par le Docteur Tarik Abdullah au Panama
-
Le buis Cité dans le Quotidien du Médecin du 21 mars 1996 avec un essaie pilote incluant 54 patients asymptomatiques
-
Un arbre du pacifique Homolanthus Nutans qui agit que le virus isolé en 1991 à Barclay par l’Institut National du Cancer
-
Une vigne du Cameroun qui est en faite un arbre Ancistrocladus Korupensis. Dont il a été extrait une substance la michellamine qui agit sur la réplication du virus,
Cité dans le Quotidien du Médecin Avril 1993
-
Le trichosanthine ou concombre Chinois. Est connu pour ces capacités d’inhiber le VIH, il a est testé en Chine, en Californie et en France. Cette action est connue depuis 1985 et 1986.
-
Le thé vert qui contient de épigallocatéchine gallate qui réduit la lésion du VIH au lymphocyte CD4.
Publié par le quotidien du Médecin 12 novembre 2003.
-
Le ginseng ou panax ginseng :
Il a été largement étudié en Chine pour ses propriétés immunostimulantes. De nouveau travaux ont permis de constater que le ginseng agit sur les CD4 et les cellules tueuses NK.
De nombreuses expérimentations ont été pratiquées en Chine, Etats-Unis et même en France.
Elles ont toutes expérimentalement et même cliniquement été pratiquée à un stade préliminaire, il a toujours été constaté une concordance du traitement avec la réhabilitation des testes CD4 et de la charge virale.
Mais cependant il a était noté quelque discordance entre l’état biologique satisfaisant et l’aggravation clinique de certains malades.
On peut actuellement estimer que tous les essaies thérapeutiques concernant le sida par les plantes médicinales demeure des réalités de laboratoires mais ne peuvent en aucun cas pour l’instant être étendu à la thérapeutique journalière du sida.